Körperbild und verzerrte Wahrnehmung des eigenen Körpers - Was bedeutet das?
Bewertung und Behandlung von Verzerrungen der orofazialen Somatorepräsentation
Bernhard Taxer, PhD, MSc PT, MT (OMPT)
Harry von Piekartz, PhD, MSc, PT, MT (OMPT)
 Körperbild (BI): Eine vielschichtige Wahrnehmung
Körperbild (BI): Eine vielschichtige Wahrnehmung
Das Körperbild (Body Image, BI) bezieht sich auf die subjektive Wahrnehmung des eigenen Körpers, die oft von der tatsächlichen körperlichen Form abweicht. Diese Wahrnehmung ist ein komplexes Gemisch aus Gedanken, Gefühlen, Bewertungen und Verhaltensweisen in Bezug auf den eigenen Körper. Die klinische Bedeutung von BI ergibt sich aus der Verknüpfung mit verschiedenen schweren Störungen wie der körperdysmorphen Störung, Anorexia nervosa und Bulimia nervosa. Störungen der Körperdysmorphie können sowohl die körperliche als auch die psychische Gesundheit erheblich beeinträchtigen und Faktoren wie Selbstwertgefühl, Stimmung, soziale Interaktion und berufliche Leistung beeinflussen. Diese Verzerrungen, die durch veränderte Wahrnehmungen und Einstellungen gegenüber dem Körper gekennzeichnet sind, können zu negativen Erfahrungen und Ergebnissen führen, was die Notwendigkeit eines umfassenden Verständnisses sowohl normaler als auch abnormaler Körperbildwahrnehmungen für eine wirksame Intervention unterstreicht (Hosseini & Padhy, 2022).
Somatorepräsentation und ihre Verzerrungen
Die Somatorepräsentation betrifft die Art und Weise, wie Menschen ihre körperlichen sensorischen und motorischen Funktionen wahrnehmen und darstellen. Bei Muskel-Skelett-Erkrankungen sind Verzerrungen in der somatorepräsentativen Wahrnehmung zu beobachten, die die epikritische Sensibilität (z. B. die taktile Schärfe) und die Unterscheidungsfähigkeit beeinträchtigen. Bei chronischen Muskel-Skelett-Erkrankungen treten diese Anomalien häufig auf, einschließlich verminderter Zwei-Punkt-Diskriminierung, sensomotorischer Defizite und veränderter emotionaler Verarbeitung. In diesem muskuloskelettalen Kontext sind somatosensorische Anomalien wie verminderte taktile Schärfe, gestörte Lateralitätserkennung und beeinträchtigte Erkennung von Emotionen im Gesicht zu beobachten. Diese stellen eine Mischung aus kognitiven, perzeptiven und affektiven Problemen dar, was auf die entscheidende Rolle der multisensorischen Integration bei solchen sensorischen Verzerrungen hinweist (Stanton et al., 2013).

Aus muskuloskelettaler Sicht müssen wir somatosensorische Unregelmäßigkeiten berücksichtigen, insbesondere in Bereichen wie der epikritischen und diskriminativen Sensibilität, zu der auch die taktile Schärfe gehört, die häufig durch Zwei-Punkt-Diskriminierungstests bewertet wird (von Piekartz & Paris-Alemany, 2021). Fähigkeiten wie die Links-Rechts-Erkennung (LAT) und die Erkennung von Gesichtsemotionen (FER) werden als mentale Bilderzeugungsaufgaben betrachtet. Störungen in diesen Bereichen können auf gesichtsbezogene emotionale und körperliche Beeinträchtigungen hinweisen, die kognitive, perzeptive und affektive Elemente umfassen (Hosseini & Padhy, 2022; Parsons, 1987).
Die Forschung zeigt, dass Personen mit chronischen muskuloskelettalen Erkrankungen häufig somatosensorische Probleme aufweisen, wie z. B. einen Mangel an Zwei-Punkt-Diskriminierung (Catley, Tabor, Wand, & Moseley, 2013; Luedtke et al., 2018; Luomajoki & Moseley, 2011; Maarbjerg et al., 2017; Stanton et al., 2013), zusammen mit sensomotorischen Defiziten (in LAT, Bewegungskontrolle) (Breckenridge et al., 2015; Elsig et al., 2014; Linder, Michaelson, & Roijezon, 2016; Reinersmann et al., 2010), und veränderter emotionaler Verarbeitung (FER, Alexithymie) (Aaron, Fisher, de la Vega, Lumley, & Palermo, 2019; Di Tella & Castelli, 2016; Piekartz, Wallwork, Mohr, Butler, & Moseley, 2015; von Piekartz & Mohr, 2014).
Patienten mit chronischen orofazialen Schmerzen berichten häufig, dass sie das Gefühl haben, der schmerzhafte Bereich ihres Gesichts sei "geschwollen", auch wenn es keine klinischen Anzeichen für eine Schwellung gibt - ein deutlicher Hinweis auf eine Wahrnehmungsverzerrung. Interessanterweise kann sogar die Verabreichung von Lokalanästhetika bei gesunden Personen zu ähnlichen Wahrnehmungen führen. Dies deutet darauf hin, dass die multisensorische Integration bei dieser Art von sensorischer Verzerrung eine entscheidende Rolle spielt und der Schlüssel zum Verständnis der Faktoren sein könnte, die diesen häufigen Zustand beeinflussen (Dagsdóttir et al., 2018).
Somatorepräsentation bei orofazialen Schmerzen
Mit einer Prävalenz von 10-15 % und einer jährlichen Inzidenz von etwa 5 % in der erwachsenen Bevölkerung gehören orofaziale Schmerzsyndrome wie temporomandibuläre Störungen zu den häufigsten muskuloskelettalen Erkrankungen (LeResche, 1997; Lipton et al., 1993). Wie bereits beschrieben, können bei orofazialen Schmerzen Verzerrungen der Somatorepräsentation mit ähnlichen Merkmalen wie Verzerrungen des Körperbildes beobachtet werden (von Piekartz & Paris-Alemany, 2021). Diese Aspekte können in den folgenden Abschnitten explizit aufgegliedert werden. Um sofort eine Vorstellung zu bekommen, haben wir auch die Möglichkeiten einbezogen, diese bestimmten motorischen und somatosensorischen Störungen zu testen:
- Taktile Schärfe: wird hauptsächlich mit der so genannten Zwei-Punkt-Diskrimination getestet. Studien zeigen Veränderungen in dieser somatosensorischen Komponente bei TMD und Migräne (La Touche et al., 2020; Luedtke et al., 2018).
- Hörschärfe: besteht aus der Lokalisierung von Geräuschen, Tonhöhen und der Stummschaltung von Hintergrundgeräuschen (Stamper & Johnson, 2015). Unter Verwendung eines Lautsprechers mit variabler Frequenz (250-8000 Hz) und Schallintensität (5-40 dB) ist es möglich, in verschiedenen Regionen des sogenannten peripersonalen Raums zu messen (siehe Abbildung 1).
.
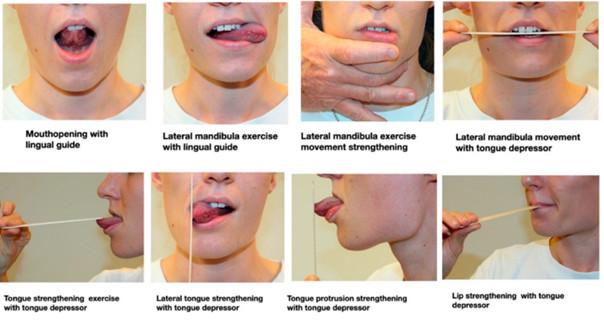
Abb. 1. Gesichtsmotorische Übungen (aus von Piekartz und Paris-Alemany, 2021
- Lateralitätserkennung: Spezielle Programme, wie im CRAFTA®-Gesichtstrainingsprogramm enthalten, testen die Fähigkeit, linke oder rechte Körperteile oder Körperbewegungen zu erkennen (von Piekartz et al., 2017). Genauigkeit und Reaktionszeit sind geeignete objektive Parameter, um eine Progression in der Rehabilitation von orofazialen Schmerzsyndromen zu bewerten.
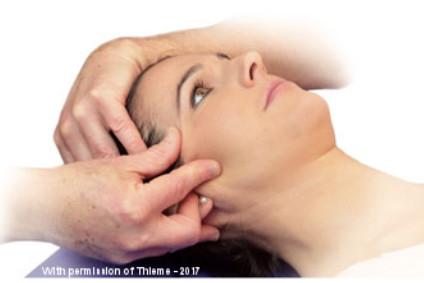
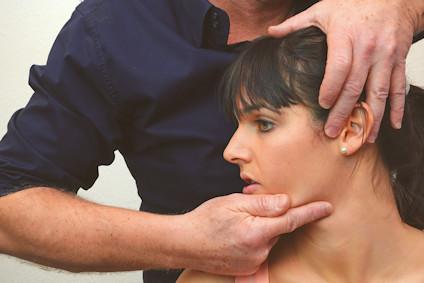
- Störungen der motorischen Kontrolle: Wie bereits aus dem Bereich der Lenden- und Halswirbelsäulenerkrankungen bekannt, scheint die Beurteilung und Bewertung der motorischen Kontrolle auch ein integraler Bestandteil eines orofazialen Rehabilitationsprogramms zu sein. Standardisierte Übungen zur Bewegungskontrolle können ebenfalls beurteilt und trainiert werden, wobei auch die Spiegeltherapie eine wichtige Rolle in der Rehabilitation zu spielen scheint (siehe Abb. 2 und 3).
|
Abb. 3. Gesichtsmotorische Übungen (aus von Piekartz und Paris-Alemany, 2021).
|
Abb. 2. Gesichtsmotorische Übungen (aus von Piekartz und Paris-Alemany, 2021 |
Psychologische und emotionale Komponenten
Bei der Anwendung eines biopsychosozialen Ansatzes im Rahmen von CRAFTA® ist es von entscheidender Bedeutung, kognitive und emotionale Störungen anzuerkennen und zu behandeln, um das Problem eines Patienten umfassend zu verstehen und zu behandeln. Es gibt bemerkenswerte Zusammenhänge zwischen den oben genannten Störungen und verschiedenen psychologischen und emotionalen Faktoren. Dazu gehören Katastrophisierung, Angstvermeidungsverhalten, Kinesiophobie, Schwierigkeiten beim Erkennen von Gesichtsemotionen, Alexithymie sowie Depressionen und Angstzustände. Diese psychologischen Zustände können außerdem zu Schlafstörungen und einer allgemeinen körperlichen Dekonditionierung führen (Haas et al., 2013; Kindler et al., 2018; Lei et al., 2015; Pedrosa Gil et al., 2008; Slade et al., 2016). Es ist wichtig zu bedenken, dass die Behandlung dieser psychologischen Dimensionen häufig spezialisierte Fachleute wie Psychologen, Psychiater oder Psychotherapeuten erfordert. Dies liegt daran, dass zwischen somatosensorischen und sensomotorischen Problemen und diesen emotionalen, kognitiv-affektiven Aspekten erhebliche Zusammenhänge bestehen.
Das nachstehende Schaubild veranschaulicht die dysfunktionalen Aspekte des kraniofazialen Schmerzes und die entsprechenden Dysfunktionen oder Verzerrungen in Übereinstimmung mit den dargestellten Erkenntnissen (Abb. 4)
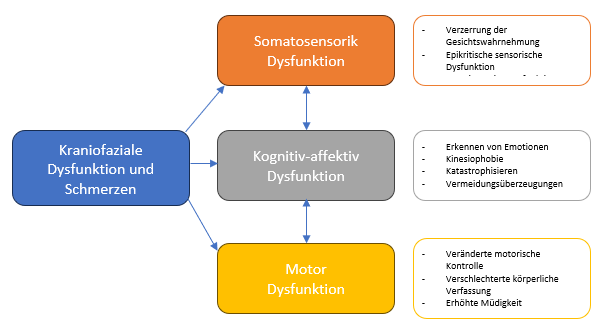
Abb. 4. Dysfunktionale Aspekte des kraniofazialen Schmerzes und ihre entsprechenden Dysfunktionen oder Verzerrungen (nach von Piekartz und Paris-Alemany, 2021).
Themen, die zur Ausbildung eines CRAFTA®-zertifizierten Physiotherapeuten gehören
Wir behandelten zwei primäre Strategien, nämlich Gehirntraining und biobehaviorale Interventionen, sowie vier Schlüsselelemente des Bewertungs- und Behandlungsprotokolls.
- Somatosensorische Reintegration (taktil und diskriminativ),
- Techniken zur Darstellung von Bewegungen,
- Bewegungstherapie (motorisches Training),
- Therapeutische Patientenschulung (zur Verstärkung der anderen Maßnahmen unter dem Gesichtspunkt des Verhaltens).
Zur besseren Übersicht fasst die Grafik (Abb. 5) die oben genannten Aspekte zusammen:
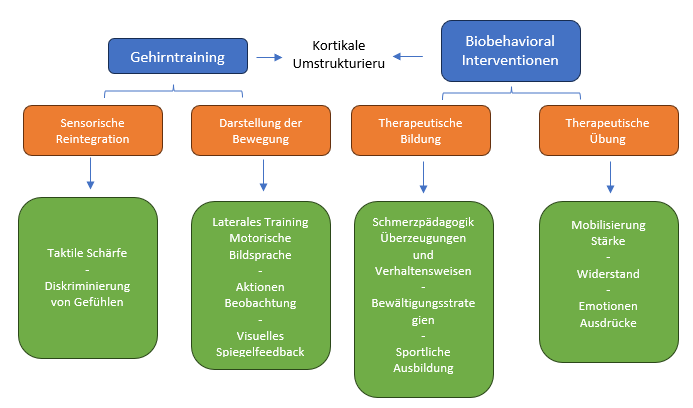
Abb. 5. Überblick über Gehirntraining in Kombination mit biobehavioralen Interventionen (nach von Piekartz und Paris-Alemany, 2021).
Im CRAFTA®-Trainingsprogramm lernen die Teilnehmer zunächst, orofaziale Zustände aus einer umfassenden Perspektive zu beurteilen und zu bewerten, wobei sowohl strukturelle als auch funktionelle Bewertungen einbezogen werden. Dies beinhaltet:
- Die Anwendung manueller Techniken und motorischer Steuerungselemente sowie die Unterstützung bei der Reduzierung somatosensorischer Verzerrungen.
- In den Kursen für Fortgeschrittene werden Überlegungen zum Körperbild angestellt und Übungen zur motorischen Kontrolle erforscht. Diese werden mit Diskussionen über Schmerzmanagement-Strategien und die Umsetzung von Methoden der abgestuften Aktivität kombiniert.
- Themen wie Gesichtsemotionserkennung und Lateralität werden in den Fortgeschrittenenkursen behandelt.
- Außerdem gibt es einen speziellen Online-Kurs, der auf eine eigens für diesen Zweck entwickelte App abgestimmt ist. Weitere Informationen finden Sie unter http://www.myfacetraining.com.

Systematisches orofaziales somatosensorisches Training kann Stimmung, motorischen Ausdruck und Funktion verbessern.
Referenzen:
- Aaron, R. V., Fisher, E. A., de la Vega, R., Lumley, M. A., & Palermo, T. M. (2019). Alexithymia in individuals with chronic pain and its relation to pain intensity, physical interference, depression, and anxiety: a systematic review and meta-analysis. Pain, 160(5), 994-1006. https://doi.org/10.1097/j.pain.0000000000001487
- Breckenridge, J. D., McAuley, J. H., Butler, D. S., Stewart, H., Moseley, G. L., & Ginn, K. A. (2015). Shoulder left/right judgment task: development and establishment of a normative dataset. Physiotherapy, 101, e169-e170. https://doi.org/10.1016/j.physio.2015.03.323
- Catley, M. J., Tabor, A., Wand, B. M., & Moseley, G. L. (2013). Assessing tactile acuity in rheumatology and musculoskeletal medicine--how reliable are two-point discrimination tests at the neck, hand, back and foot? Rheumatology (Oxford), 52(8), 1454-1461. https://doi.org/10.1093/rheumatology/ket140
- Dagsdóttir, L. K., Bellan, V., Skyt, I., Vase, L., Baad-Hansen, L., Castrillon, E., & Svensson, P. (2018). Multisensory modulation of experimentally evoked perceptual distortion of the face. J Oral Rehabil, 45(1), 1-8. https://doi.org/10.1111/joor.12581
- Di Tella, M., & Castelli, L. (2016). Alexithymia in Chronic Pain Disorders. Curr Rheumatol Rep, 18(7), 41. https://doi.org/10.1007/s11926-016-0592-x
- Elsig, S., Luomajoki, H., Sattelmayer, M., Taeymans, J., Tal-Akabi, A., & Hilfiker, R. (2014). Sensorimotor tests, such as movement control and laterality judgment accuracy, in persons with recurrent neck pain and controls. A case-control study. Man Ther, 19(6), 555-561. https://doi.org/10.1016/j.math.2014.05.014
- Haas, J., Eichhammer, P., Traue, H. C., Hoffmann, H., Behr, M., Crönlein, T., Pieh, C., & Busch, V. (2013). Alexithymic and somatisation scores in patients with temporomandibular pain disorder correlate with deficits in facial emotion recognition. Journal of Oral Rehabilitation, 40(2), 81–90. https://doi.org/10.1111/joor.12013
- Hosseini, S. A., & Padhy, R. K. (2022). Body Image Distortion. In StatPearls. Treasure Island (FL): StatPearls Publishing.
- Kindler, S., Schwahn, C., Terock, J., Mksoud, M., Bernhardt, O., Biffar, R., Völzke, H., Metelmann, H. R., & Grabe, H. J. (2018). Alexithymia and temporomandibular joint and facial pain in the general population. Journal of Oral Rehabilitation. https://doi.org/10.1111/joor.12748
- La Touche, R., Cuenca-Martínez, F., Suso-Martí, L., García-Vicente, A., Navarro-Morales, B., & Paris-Alemany, A. (2020). Tactile trigeminal region acuity in temporomandibular disorders: A reliability and cross-sectional study. Journal of Oral Rehabilitation, 47(1), 9–18. https://doi.org/10.1111/joor.12870
- Lei, J., Liu, M.-Q., Yap, A. U. J., & Fu, K.-Y. (2015, March 30). Sleep Disturbance and Psychologic Distress: Prevalence and Risk Indicators for Temporomandibular Disorders in a Chinese Population. https://doi.org/10.11607/ofph.1301
- LeResche, L. (1997). Epidemiology of temporomandibular disorders: Implications for the investigation of etiologic factors. Critical Reviews in Oral Biology and Medicine: An Official Publication of the American Association of Oral Biologists, 8(3), 291–305. https://doi.org/10.1177/10454411970080030401
- Lipton, J., Ship, J., & Larach-Robinson, D. (1993). Estimated Prevalence and Distribution of Reported Orofacial Pain in the United States. The Journal of the American Dental Association, 124(10), 115–121. https://doi.org/10.14219/jada.archive.1993.0200
- Linder, M., Michaelson, P., & Roijezon, U. (2016). Laterality judgments in people with low back pain--A cross-sectional observational and test-retest reliability study. Man Ther, 21, 128-133. https://doi.org/10.1016/j.math.2015.07.001
- Luedtke, K., Adamczyk, W., Mehrtens, K., Moeller, I., Rosenbaum, L., Schaefer, A., . . . Wollesen, B. (2018). Upper cervical two-point discrimination thresholds in migraine patients and headache-free controls. Journal of Headache & Pain, 19(1), 47. https://dx.doi.org/10.1186/s10194-018-0873-z
- Luomajoki, H., & Moseley, G. L. (2011). Tactile acuity and lumbopelvic motor control in patients with back pain and healthy controls. Br J Sports Med, 45(5), 437-440. https://doi.org/10.1136/bjsm.2009.060731
- Maarbjerg, S., Wolfram, F., Heinskou, T. B., Rochat, P., Gozalov, A., Brennum, J., . . . Bendtsen, L. (2017). Persistent idiopathic facial pain - a prospective systematic study of clinical characteristics and neuroanatomical findings at 3.0 Tesla MRI. Cephalalgia, 37(13), 1231-1240. https://doi.org/10.1177/0333102416675618
- Parsons, L. M. (1987). Imagined spatial transformations of one's hands and feet. Cogn Psychol, 19(2), 178-241. https://doi.org/10.1016/0010-0285(87)90011-9
- Pedrosa Gil, F., Ridout, N., Kessler, H., Neuffer, M., Schoechlin, C., Traue, H. C., & Nickel, M. (2008). Facial emotion recognition and alexithymia in adults with somatoform disorders. Depression and Anxiety, 25(11), E133–E141. https://doi.org/10.1002/da.20440
- Piekartz, H., Wallwork, S. B., Mohr, G., Butler, D. S., & Moseley, G. L. (2015). People with chronic facial pain perform worse than controls at a facial emotion recognition task, but it is not all about the emotion. Journal of Oral Rehabilitation, 42(4), 243-250. https://doi.org/10.1111/joor.12249
- Reinersmann, A., Haarmeyer, G. S., Blankenburg, M., Frettloh, J., Krumova, E. K., Ocklenburg, S., & Maier, C. (2010). Left is where the L is right. Significantly delayed reaction time in limb laterality recognition in both CRPS and phantom limb pain patients. Neurosci Lett, 486(3), 240-245. https://doi.org/10.1016/j.neulet.2010.09.062
- Slade, G. D., Ohrbach, R., Greenspan, J. D., Fillingim, R. B., Bair, E., Sanders, A. E., Dubner, R., Diatchenko, L., Meloto, C. B., Smith, S., & Maixner, W. (2016). Painful Temporomandibular Disorder. Journal of Dental Research, 95(10), 1084–1092. https://doi.org/10.1177/0022034516653743
- Stamper, G. C., & Johnson, T. A. (2015). Auditory Function in Normal-Hearing, Noise-Exposed Human Ears. Ear and Hearing, 36(2), 172. https://doi.org/10.1097/AUD.0000000000000107
- Stanton, T. R., Lin, C. W., Bray, H., Smeets, R. J., Taylor, D., Law, R. Y., & Moseley, G. L. (2013). Tactile acuity is disrupted in osteoarthritis but is unrelated to disruptions in motor imagery performance. *Rheumatology (Oxford), 52*(8), 1509-1519. doi:10.1093/rheumatology/ket139
- von Piekartz, H., & Mohr, G. (2014). Reduction of head and face pain by challenging lateralization and basic emotions: a proposal for future assessment and rehabilitation strategies. *Journal of Manual & Manipulative Therapy (Maney Publishing), 22*(1), 24-35. doi:10.1179/2042618613Y.0000000063
- von Piekartz, H., Lüers, J., Daumeyer, H., & Mohr, G. (2017). [Is kinesiophobia associated with changes in left/right judgment and emotion recognition during a persisting pain condition? : A cross-sectional study]. *Schmerz (Berlin, Germany), 31*(5), 483–488. https://doi.org/10.1007/s00482-017-0220-3
- von Piekartz, H., & Paris-Alemany, A. (2021). Assessment and Brain Training of Patients Experiencing Head and Facial Pain with a Distortion of Orofacial Somatorepresentation: A Narrative Review. *Applied Sciences, 11*(15),Retrieved from https://www.mdpi.com/2076-3417/11/15/6857

Headache (HA) in children
What can the (specialized) physical therapist mean for this pain suffering group..
Mehr lesen..

Assessment Bruxism
Assessment and Management of Bruxism by certificated CRAFTA® Physical Therapists
Mehr lesen..
Clinical classification of cranial neuropathies
Assessment and Treatment of cranial neuropathies driven by clinical classification..
Mehr lesen..

Funktionelle Dysphonie
FD ist eine oft unterschätzte Erkrankung, die Personen betrifft, die ihre Stimme beruflich oder privat intensiv nutzen..
Mehr lesen..

Körperbild und verzerrte Wahrnehmung
Körperbild und verzerrte Wahrnehmung des eigenen Körpers - Was bedeutet das?
Mehr lesen..

TMD bei Kindern
TMD betreffen nicht nur Erwachsene, sondern treten auch häufig bei Kindern..
Mehr lesen..